Les troubles de l'équilibre chez les seniors ne sont pas une fatalité
Les troubles de l'équilibre sont une pathologie fréquente chez les seniors, mais encore souvent, mal prise en charge. Avec les progrès technologiques et médicaux de ces dernières années, la fatalité n'a plus de raison d'être.
Fréquents chez les seniors, les troubles de l’équilibre sont souvent liés à un défaut d’utilisation et d’intégration centrale des informations sensorielles impliquées dans la fonction d’équilibration. Une IRM cérébrale est souvent demandée qui peut être normale ou montrer des signes de leucoaraiose vasculaire sans gravité et fréquent avec l'âge.
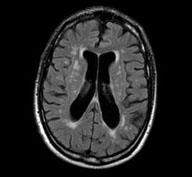
Leucoaraiose vasculaire
"Vos problèmes sont liés à l’âge, vous n’avez plus vingt ans, il faut marcher et vous y habituer".
Voilà ce que s'entendent généralement dire les seniors qui souffrent de troubles de l'équilibre, avec, à la clé, des séances de rééducation classique qui, le plus souvent, n'arrangent rien. Les troubles de l'équilibre sont pourtant fréquents chez les sujets âgés, avec de nombreux retentissements, parfois graves, sur leur vie quotidienne : sensations d’ébriété, de tangage, d’instabilité, peur de descendre les escaliers…. Mais aussi risque de chute, dont on connaît la gravité. Pour ne citer qu'un chiffre, les chutes sont la deuxième cause de mortalité chez les seniors, après les accidents cardio-vasculaires. D'où l'importance de ne pas prendre ces troubles à la légère, d'autant qu'il existe aujourd'hui de nouveaux outils de traitement adaptés.
Bilan otoneurologique
Face à un patient souffrant de troubles de l’équilibre, la première étape doit être le bilan fonctionnel otoneurologique de l’oreille interne, afin de dépister toute pathologie éventuelle de cette dernière. Ce bilan inclut des tests audiométriques et vestibulaires :
• test de positionnement de Dix et Hallpike, à la recherche d’un vertige positionnel paroxystique bénin,
• head shaking test et test vibratoire à 100 Hz des deux mastoïdes, pour dépister une éventuelle dysfonction canalaire horizontale aux hautes fréquences,
• tests caloriques et tests rotatoires, qui recherchent une anomalie de la fonction canalaire horizontale ou d'intégration des informations vestibulaires périphériques,
• tests otolithiques, comme les potentiels évoqués myogéniques induits sur les muscles sterno-cléido-mastoïdiens (SCM) et oculaires par des sons de forte intensité (90 dB), permettant de rechercher une altération potentielle de la fonction sacculaire et utriculaire,
• test des potentiels évoqués myogéniques induits par des courants galvaniques de forte intensité (8 mA) et de courte durée, appréciant l’excitabilité du nerf vestibulaire ipsilatéral à la cathode,
• test de perception de la verticale et de l’horizontale subjective, à la recherche d’une aréflexie vestibulaire otolithique unilatérale au stade aigu ou de troubles orthoptiques.
• étude de l'équilibre yeux fermés et vision stabilisée.
Ces tests permettront au clinicien d’apprécier la fonctionnalité de l’oreille interne qui, répétons-le, ne comprend pas que les canaux semi-circulaires horizontaux.
Quantifier les troubles de l'équilibre
L’exploration des troubles de l’équilibre est réalisée grâce à différents outils qui vont permettre de comprendre leurs causes lorsque le bilan fonctionnel de l’oreille interne est normal. L’étude de l'équilibre sur une plate-forme fixe permet en premier lieu d'évaluer la posturographie statique, en condition «yeux ouverts» et «yeux fermés». Souvent, ce test ne donne que peu d’indications à l’otoneurologiste car la proprioception et les entrées vestibulaires, même défaillantes dans la vie courante, sont suffisantes pour maintenir un équilibre normal en position debout sur une plate-forme statique. L'étude de la posturographie dynamique sur une plate-forme mobile est plus riche d'enseignements.
Le placement d’un patient sur un tapis mousse de 8 cmde hauteur en condition «yeux fermés» renseigne par exemple le clinicien sur une anomalie éventuelle de la fonction d’équilibration, qui peut être quantifiée si le tapis mousse est positionné sur une plate-forme statique computérisée.
La posturographie dynamique sur une plate-forme à bascule donne aussi des indications importantes chez le patient souffrant de pathologie vestibulaire unilatérale ou bilatérale. En condition «yeux fermés» et en cas d’aréflexie unilatérale, il ne parvient pas à maintenir son équilibre lorsque la plate-forme est mobile dans le plan médio-latéral, alors qu'il y arrive avec une mobilité antéro-postérieure. Lors d’une aréflexie vestibulaire bilatérale, il chute quand ses yeux sont fermés, que le déplacement soit antéro-postérieur ou médio-latéral.
L’Equitest, ou test multisensoriel
L’Equitest est une plate forme de référence qui permet d'évaluer l’utilisation des différentes informations sensorielles dans le maintien de l’équilibre. Il permet à la fois de quantifier les troubles de l’équilibre et de juger de la bonne utilisation de l’entrée vestibulaire, visuelle ou proprioceptive. Il a aussi un intérêt en rééducation : il permet de corriger la mauvaise utilisation de l’information sensorielle visuelle, vestibulaire ou proprioceptive dans la vie quotidienne. Le but ultime de ce mode de rééducation est de prévenir les chutes et leurs conséquences fonctionnelles souvent délétères.
Nouvelle méthode de rééducation vestibulaire
La prise en charge des troubles de l'équilibre vise à traiter la cause quand cela est possible, mais, le plus souvent, l'objectif se limite à permettre au patient d’utiliser de nouvelles stratégies cognitives afin de suppléer l’information sensorielle déficiente. En plus d'être un outil de diagnostic, l’Equitest permet aussi cette rééducation, en entraînant le patient à garder son équilibre dans les conditions où il réalise de mauvais scores. En cas de dépendance visuelle, par exemple, fréquente chez les seniors (utilisation excessive de cette entrée sensorielle aux dépens des autres), des entraînements sont proposés sur différents types de support, en l’absence de vision (yeux fermés) ou en vision stabilisée (le sujet est placé en face d’un environnement visuel qui bouge en même temps que lui), pour réapprendre au patient à utiliser les entrées non visuelles, c’est-à-dire vestibulaires et proprioceptives.
Après plusieurs séances, les sensations d’instabilité disparaissent et le patient voit sa qualité de vie nettement améliorée. De quoi rendre aujourd'hui obsolète l'approche fataliste face aux troubles de l'équilibre chez les sujets âgées.
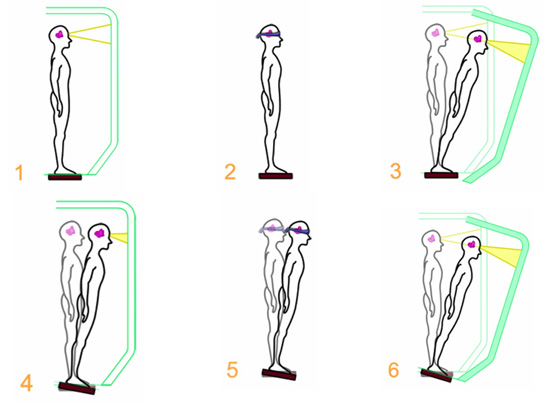
L'Equitest évalue la préférence sensorielle utilisée pour maintenir l'équilibre
L'Equitest permet de mesurer le déplacement du centre de pression des pieds dans six conditions (voir schéma ci-dessous) :
• maintien de l’équilibre yeux ouverts - C1) ;
• maintien de l’équilibre yeux fermés - C2) ;
• maintien de l’équilibre yeux ouverts en vision asservie (déplacement du décor visuel selon les déplacements du centre de gravité du patient - C3) ;
• maintien de l’équilibre yeux ouverts en proprioception asservie (la plate forme se meut dans le plan sagittal selon les déplacements du centre de gravité du patient - C4) ;
• maintien de l’équilibre yeux fermés, proprioception asservie - C5) ; maintien de l’équilibre yeux ouverts proprioception et vision asservies - C6).
Un score final est donné pour chaque condition au cours de trois essais consécutifs. Il permet d’apprécier la préférence sensorielle utilisée par le patient pour maintenir son équilibre. Le patient qui utilise mal ou peu ses informations vestibulaires aura, par exemple, de mauvaises performances ou chutera, en conditions C5 et C6.
Regardez ci-dessus la vidéo de l'Equitest
